Versión 1 - 01/11/23
En población sin enfermedad cardiovascular conocida, la aterosclerosis subclínica coronaria documentada por angiotomografía se asocia con mayor riesgo de eventos cardiovasculares a largo plazo. Esta relación pronóstica, también demostrada con otros instrumentos, no se acompaña de evidencia de beneficio por la implementación de angiotomografía, cuyo impacto está siendo evaluado actualmente. En tanto se conocen estos resultados, no se recomienda su uso sistemático como herramienta de tamizaje en prevención cardiovascular. Sin embargo, los pacientes evaluados con esta técnica por otras razones, en quienes se documente incidentalmente aterosclerosis subclínica coronaria obstructiva o extensa, deberían ser objeto de estrategias más intensas de prevención.
Certeza en la evidencia: Moderada (se redujo por riesgo de sesgo de información e imprecisión y se aumentó por tamaño del efecto y gradiente en la asociación).
Otros mensajes clave:
- La prevalencia de cualquier aterosclerosis coronaria subclínica fue del 46%, mayor en los hombres (61 vs 36% en mujeres).
- La distribución de la aterosclerosis subclínica coronaria identificada fue 36% no obstructiva, 8% obstructiva de un solo vaso y 2% compromiso multivaso o tronco principal de la coronaria izquierda.
- En una mediana de seguimiento de 3.5 años (rango 0.1-8.9 años) 260 personas tuvieron infarto de miocardio o muerte (incidencia 0.66 por 100 personas/año)
Es importante saber lo que no se conoce:
Se desconoce las consecuencias en términos de efectos adversos, asignación en categorías de mayor riesgo y costo-efectividad de una estrategia de tamizaje con angiotomografía coronaria en población general o grupos especiales.
Antecedentes
La cardiopatía isquémica es la primera causa global de muerte cardiovascular, con 9.44 millones de muertes en 2021 y más de 185 millones de años de vida perdidos por enfermedad, discapacidad o muerte (1). No obstante, el conocimiento y las numerosas herramientas para su prevención y manejo, la carga sigue siendo alta principalmente en los países en desarrollo (2,3).
La aterosclerosis como fenómeno fisiopatológico subyacente a la enfermedad coronaria ha sido ampliamente estudiada (4-9). Sin embargo, la mayor parte del conocimiento sobre ésta proviene de observaciones realizadas en estudios de autopsia o en personas con síntomas clínicos llevadas a angiografía coronaria invasiva (10-12). Recientemente, la angiotomografía coronaria (ATC) (13-16) ha permitido evaluar la aterosclerosis subclínica coronaria (ASC) por su mayor sensibilidad para lesiones no obstructivas, imágenes de alta calidad y bajas dosis de radiación (17,18). Esto facilitaría la estratificación de riesgo (19,20) y potencial tratamiento de las lesiones (21,22).
Un estudio poblacional de corte transversal que evaluó la ATC en 25.182 individuos sin enfermedad coronaria conocida, encontró ASC en 42,1%, con diferentes grados de severidad. La aterosclerosis fue más prevalente en personas mayores y con calcificación arterial coronaria (CAC) > 400 UA. Por otro lado, en aquellos con CAC: 0, el 5,5% tenía aterosclerosis, siendo mayor en personas con riesgo cardiovascular intermedio (9,2%) (21).
La ATC se ha incorporado en estudios longitudinales de prevención cardiovascular en personas con ASC como DANE-HEART (24) y SCOT- HEART 2 (25), aún en desarrollo. Estos estudios evaluarán el impacto de la terapia preventiva indicada por el hallazgo de ATC comparado con manejo estándar. Para abordar la brecha de conocimiento, el Recado presenta la evidencia que relaciona la ASC con el pronóstico cardiovascular en el largo plazo.
Información en la que se basa este Recado
Se realizó una búsqueda en las bases de datos Medline/Pubmed, Embase y Cochrane, incluyendo los términos “subclinical”, “silent”, “latent”, asymtomatic”, “atheroesclerosis”, “atheroscleroses”, “atherogenesis”, atherogeneses”, “coronary artery disease”, “ischemic heart disease”. De los registros recuperados se consideraron relevantes los estudios observacionales de Fernandes et al (26), Fernández-Friera et al (17), Bergström et al (21) y Fuchs et al (27). Se seleccionó este último por abordar en detalle la ASC en el lecho coronario, el seguimiento a largo plazo, la calidad metodológica y mayor vigencia.
Este estudio de cohorte prospectivo se desarrolló a partir de un registro de 73 436 individuos de Dinamarca, 17% con ATC. Tras excluir de estos últimos aquellos con cardiopatía isquémica previa o imágenes no evaluables, se incluyeron 9533 personas asintomáticas ≥40 años, con función renal normal (creatinina <1.3 mg/dL) y sin cardiopatía isquémica conocida. Los hallazgos de la ATC no fueron revelados a los participantes ni a los médicos tratantes durante todo el período de seguimiento, de acuerdo con el comité de ética.
Para el análisis, la ASC fue clasificada en 4 grupos según la ausencia/presencia de enfermedad obstructiva (estenosis ≥50%) y la extensión o no de la enfermedad (lesión en al menos 5 de los 17 segmentos evaluados). El desenlace primario fue infarto de miocardio. Los desenlaces secundarios fueron el compuesto de infarto o muerte por todas las causas y revascularización coronaria definida por los médicos tratantes. La información de los desenlaces fue obtenida a partir de registros de historias clínicas teniendo como referencia los códigos del CIE-10. La mediana de seguimiento fue 3.5 años (rango 0.1-8.9 años; 39338 años de seguimiento acumulado).
Los participantes fueron en su mayoría mujeres (57%), edad promedio 60.2 años (IC95% 42.7-72.7), nivel de escolaridad de 11.1 años (IC95% 7.7-14.5) y predominantemente de clases sociales media (38%) y alta (58%). Los factores de riesgos cardiovasculares más frecuentes fueron hipercolesterolemia (60%), obesidad (57%) e hipertensión arterial (42%).
Resultados
Se encontró ASC en el 46% de los participantes, siendo más frecuente en hombres (61%). La distribución de los fenotipos fue 10%, 5% y 10% para “obstructivo”, “obstructivo/extenso y “extenso” respectivamente.
Desenlaces clínicos:
Los resultados para el desenlace primario y secundario se muestran en la tabla 1.
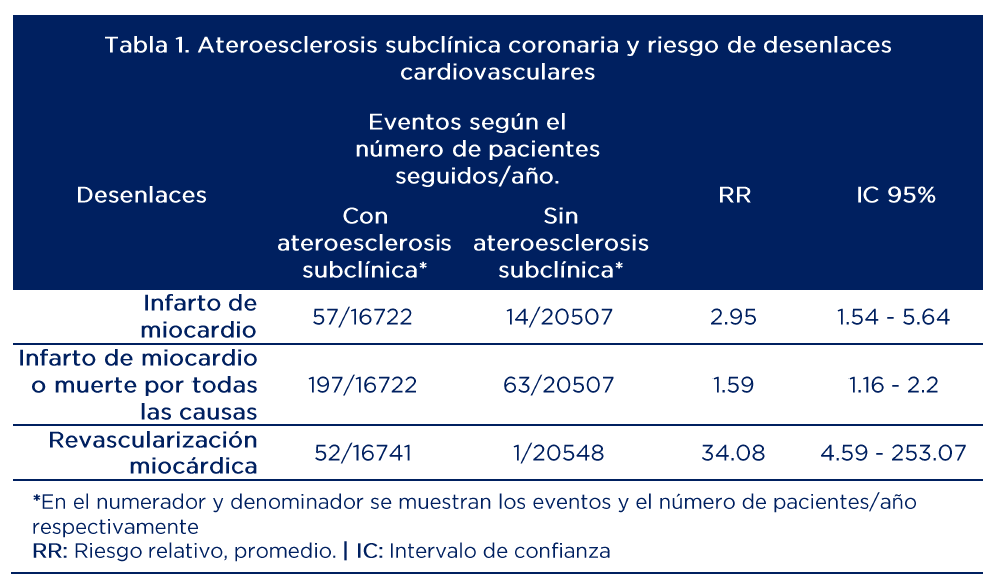
Comparado con el grupo de ASC no obstructiva/no extensa, el riesgo relativo (ajustado para edad, sexo, hipertensión arterial, hipercolesterolemia, tabaquismo activo, sobrepeso u obesidad, diabetes, uso de aspirina o estatina, nivel educativo y clase según ingresos) de infarto de miocardio o muerte por todas las causas fue 2.7 (IC95% 1.72 – 4.25) en los participantes con enfermedad extensa no obstructiva y 3.15 (IC95% 2.05 – 4.83) en aquellos con el patrón obstructivo/extenso.
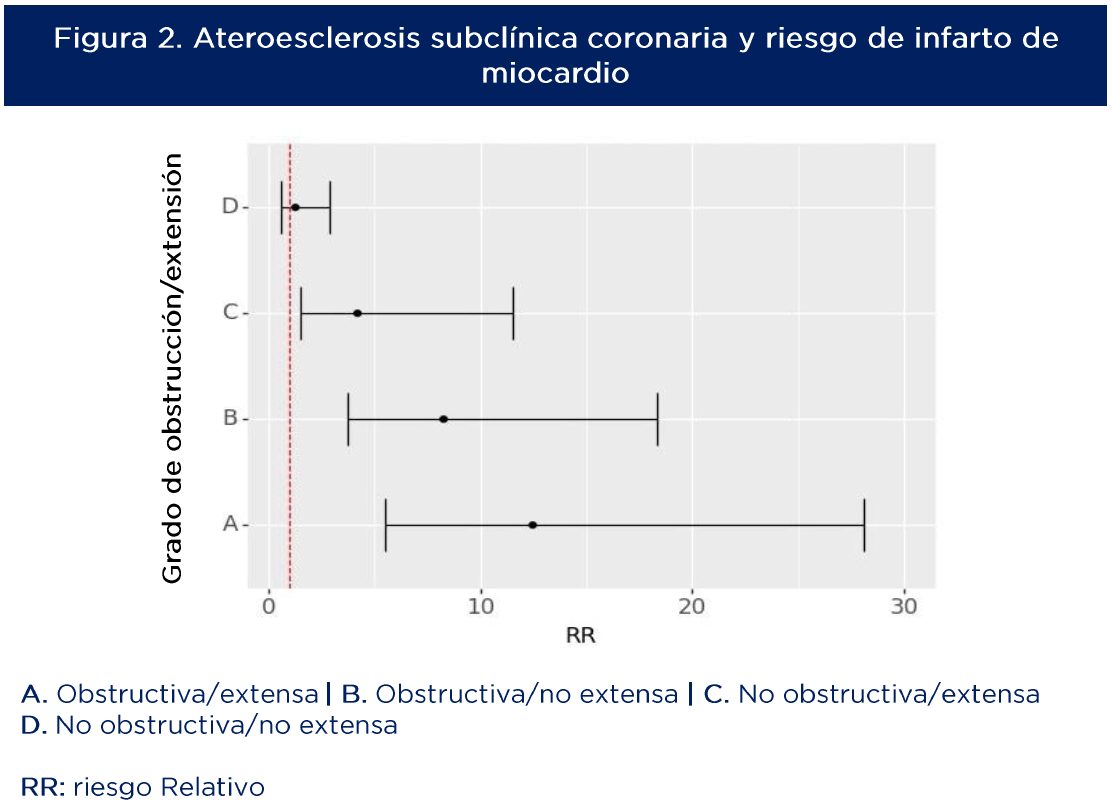
El riesgo de los eventos cardiovasculares evaluados fue consistentemente mayor en los pacientes con ASC. Al discriminar por grupos de severidad se demostró un gradiente ascendente en el riesgo de infarto de miocardio (4, 8 y 12 veces el riesgo; ver figura 2), en tanto que no hubo diferencia en aquellos con enfermedad coronaria no obstructiva/no extensa (grupo D en figura 2) frente a los pacientes sin ASC.
Información sobre la evidencia que soporta este Recado
Luego de aplicar la herramienta QUIPS para estudios de pronóstico (28) se concluye que existe alto riesgo de sesgo de información (clasificación) dado que se desconoce tanto la localización anatómica de los infartos (que podría provenir de una arteria diferente a la de la ASC) como las causas específicas de muerte durante el seguimiento.
La certeza global en la evidencia determinada a través de la metodología GRADE (extrapolación de estudios de factores pronóstico) (29) se concluye moderada (ver tabla GRADE). Se discrimina por desenlaces:
- Alta para infarto de miocardio. Se rebaja la calificación por riesgo de sesgo de información, pero se incrementa el tamaño del efecto y gradiente en la asociación.
- Moderada para infarto de miocardio o muerte por todas las causas. Se rebaja por riesgo de sesgo de información.
- Alta para revascularización miocárdica. Se rebaja por riesgo de sesgo de información e imprecisión, pero se incrementa el tamaño del efecto y gradiente en la asociación.
Unidad de Síntesis y Transferencia de Conocimiento | Correspondencia: jvillarc@lacardio.org
Rodríguez, J*; Villar J**; Moreno, K**; Cruz, J**; Barragan, A**; Balcázar M**+
(*)Autoría, (**)Edición, (+)Diseminación
Referencias
Vaduganathan M, Mensah GA, Turco JV, Fuster V, Roth GA. The Global Burden of Cardiovascular Diseases and Risk: A Compass for Future Health. J Am Coll Cardiol. 2022 Dec 20;80(25):2361-2371. doi: 10.1016/j.jacc.2022.11.005
Teo KK, Rafiq T. Cardiovascular Risk Factors and Prevention: A Perspective From Developing Countries. Can J Cardiol. 2021 May;37(5):733-743. doi: 10.1016/j.cjca.2021.02.009.
British Heart Foundation [Internet]. Heart & Circulatory Disease Statistics 2023; [consultado el 6 de agosto de 2023]. Disponible en: https://www.bhf.org.uk/what- we-do/our-research/heart-statistics/heart-statistics-publications/cardiovascular- disease-statistics-2023
Waters D, Craven TE, Lespérance J. Prognostic significance of progression of coronary atherosclerosis. Circulation. 1993 Apr;87(4):1067-75. doi: 10.1161/01.cir.87.4.1067. PMID: 8484829.
Ahmadi A, Argulian E, Leipsic J, Newby DE, Narula J. From Subclinical Atherosclerosis to Plaque Progression and Acute Coronary Events: JACC State-of-the-Art Review. J Am Coll Cardiol. 2019 Sep 24;74(12):1608-1617. doi: 10.1016/j.jacc.2019.08.012
Libby P. The changing landscape of atherosclerosis. Nature. 2021 Apr;592(7855):524- 533. doi: 10.1038/s41586-021-03392-8. Epub 2021 Apr 21. PMID: 33883728.
Mohammad MA, Stone GW, Koul S, Olivecrona GK, Bergman S, Persson J, Engstrøm T, Fröbert O, Jernberg T, Omerovic E, James S, Bergström G, Erlinge D. On the Natural History of Coronary Artery Disease: A Longitudinal Nationwide Serial Angiography Study. J Am Heart Assoc. 2022 Nov;11(21):e026396. doi: 10.1161/JAHA.122.026396.
Tomaniak M, Katagiri Y, Modolo R, de Silva R, Khamis RY, Bourantas CV, Torii R, Wentzel JJ, Gijsen FJH, van Soest G, Stone PH, West NEJ, Maehara A, Lerman A, van der Steen AFW, Lüscher TF, Virmani R, Koenig W, Stone GW, Muller JE, Wijns W, Serruys PW, Onuma Y. Vulnerable plaques and patients: state-of-the-art. Eur Heart J. 2020 Aug 14;41(31):2997-3004. doi: 10.1093/eurheartj/ehaa227
Gaba P, Gersh BJ, Muller J, Narula J, Stone GW. Evolving concepts of the vulnerable atherosclerotic plaque and the vulnerable patient: implications for patient care and future research. Nat Rev Cardiol. 2023 Mar;20(3):181-196. doi: 10.1038/s41569-022- 00769-8.
Falk E. Plaque rupture with severe pre-existing stenosis precipitating coronary thrombosis. Characteristics of coronary atherosclerotic plaques underlying fatal occlusive thrombi. Br Heart J. 1983 Aug;50(2):127-34. doi: 10.1136/hrt.50.2.127.
Burke AP, Farb A, Malcom GT, Liang YH, Smialek J, Virmani R. Coronary risk factors and plaque morphology in men with coronary disease who died suddenly. N Engl J Med. 1997 May 1;336(18):1276-82. doi: 10.1056/NEJM199705013361802
Stone GW, Maehara A, Lansky AJ, de Bruyne B, Cristea E, Mintz GS, Mehran R, McPherson J, Farhat N, Marso SP, Parise H, Templin B, White R, Zhang Z, Serruys PW; PROSPECT Investigators. A prospective natural-history study of coronary atherosclerosis. N Engl J Med. 2011 Jan 20;364(3):226-35. doi: 10.1056/NEJMoa1002358
Nieman K, Oudkerk M, Rensing BJ, van Ooijen P, Munne A, van Geuns RJ, de Feyter PJ. Coronary angiography with multi-slice computed tomography. Lancet. 2001 Feb 24;357(9256):599-603. doi: 10.1016/S0140-6736(00)04058-7.
Miller JM, Rochitte CE, Dewey M, Arbab-Zadeh A, Niinuma H, Gottlieb I et al. Diagnostic performance of coronary angiography by 64-row CT. N Engl J Med. 2008 Nov 27;359(22):2324-36. doi: 10.1056/NEJMoa0806576
SCOT-HEART Investigators; Newby DE, Adamson PD, Berry C, Boon NA, Dweck MR, Flather M, Forbes J, Hunter A, Lewis S, MacLean S, Mills NL, Norrie J, Roditi G, Shah ASV, Timmis AD, van Beek EJR, Williams MC. Coronary CT Angiography and 5-Year Risk of Myocardial Infarction. N Engl J Med. 2018 Sep 6;379(10):924-933. doi: 10.1056/NEJMoa1805971
DISCHARGE Trial Group; Maurovich-Horvat P, Bosserdt M, Kofoed KF, Rieckmann N, Benedek T, Donnelly P, Rodriguez-Palomares J et al. CT or Invasive Coronary Angiography in Stable Chest Pain. N Engl J Med. 2022 Apr 28;386(17):1591-1602. doi: 10.1056/NEJMoa2200963.
Fernández-Friera L, Peñalvo JL, Fernández-Ortiz A, Ibañez B, López-Melgar B, Laclaustra M et al. Prevalence, Vascular Distribution, and Multiterritorial Extent of Subclinical Atherosclerosis in a Middle-Aged Cohort: The PESA (Progression of Early Subclinical Atherosclerosis) Study. Circulation. 2015 Jun 16;131(24):2104-13. doi: 10.1161/CIRCULATIONAHA.114.014310
Saydam CD. Subclinical cardiovascular disease and utility of coronary artery calcium score. Int J Cardiol Heart Vasc. 2021 Nov 17;37:100909. doi: 10.1016/j.ijcha.2021.100909
Fernández-Friera L, Peñalvo JL, Fernández-Ortiz A, Ibañez B, López-Melgar B, Laclaustra M et al. Prevalence, Vascular Distribution, and Multiterritorial Extent of Subclinical Atherosclerosis in a Middle-Aged Cohort: The PESA (Progression of Early Subclinical Atherosclerosis) Study. Circulation. 2015 Jun 16;131(24):2104-13. doi: 10.1161/CIRCULATIONAHA.114.014310
Saydam CD. Subclinical cardiovascular disease and utility of coronary artery calcium score. Int J Cardiol Heart Vasc. 2021 Nov 17;37:100909. doi: 10.1016/j.ijcha.2021.100909
Chow ALS, Alhassani SD, Crean AM, Small GR. Coronary CT Angiography Guided Medical Therapy in Subclinical Atherosclerosis. J Clin Med. 2021 Feb 7;10(4):625. doi: 10.3390/jcm10040625
Piña P, Lorenzatti D, Paula R, Daich J, Schenone AL, Gongora C, Garcia MJ, Blaha MJ, Budoff MJ, Berman DS, Virani SS, Slipczuk L. Imaging subclinical coronary atherosclerosis to guide lipid management, are we there yet? Am J Prev Cardiol. 2022 Dec 19;13:100451. doi: 10.1016/j.ajpc.2022.100451
DISCHARGE Trial Group. Comparative effectiveness of initial computed tomography and invasive coronary angiography in women and men with stable chest pain and suspected coronary artery disease: multicentre randomised trial. BMJ. 2022 Oct 19;379:e071133. doi: 10.1136/bmj-2022-071133.
The DANE-HEART Trial - Computed Tomography Coronary Angiography for Primary Prevention - Full Text View - ClinicalTrials.gov. (s.f.). Home - ClinicalTrials.gov. https://classic.clinicaltrials.gov/ct2/show/NCT05677386
Computed Tomography Coronary Angiography for the Prevention of Myocardial Infarction (The SCOT-HEART 2 Trial) - Full Text View - ClinicalTrials.gov. (s.f.). Home - ClinicalTrials.gov. https://classic.clinicaltrials.gov/ct2/show/NCT03920176
Fernandes VR, Polak JF, Edvardsen T, Carvalho B, Gomes A, Bluemke DA, Nasir K, O'Leary DH, Lima JA. Subclinical atherosclerosis and incipient regional myocardial dysfunction in asymptomatic individuals: the Multi-Ethnic Study of Atherosclerosis (MESA). J Am Coll Cardiol. 2006 Jun 20;47(12):2420-8. doi: 10.1016/j.jacc.2005.12.075.
Fuchs A, Kühl JT, Sigvardsen PE, Afzal S, Knudsen AD, Møller MB et al. Subclinical Coronary Atherosclerosis and Risk for Myocardial Infarction in a Danish Cohort : A Prospective Observational Cohort Study. Ann Intern Med. 2023 Apr;176(4):433-442. doi: 10.7326/M22-3027. Epub 2023 Mar 28. PMID: 36972540.
Hayden JA, van der Windt DA, Cartwright JL, Côté P, Bombardier C. Assessing bias in studies of prognostic factors. Ann Intern Med. 2013 Feb 19;158(4):280-6. doi: 10.7326/0003-4819-158-4-201302190-00009. PMID: 23420236.
Foroutan F, Guyatt G, Zuk V, Vandvik PO, Alba AC, Mustafa R et al. GRADE Guidelines 28: Use of GRADE for the assessment of evidence about prognostic factors: rating certainty in identification of groups of patients with different absolute risks. J Clin Epidemiol. 2020 May;121:62-70. doi: 10.1016/j.jclinepi.2019.12.023.